Kein Patient mit einem Reizdarmsyndrom kommt aktuell noch an ihr vorbei: Die Low-FODMAP-Diät ist die mit Abstand populärste Ernährungstherapie beim Reizdarmsyndrom. Und das ist auch gut so, denn die Reduktion der kurzkettigen fermentierbaren Kohlenhydrate hat ihre Wirksamkeit bei der Linderung von RDS-Beschwerden inzwischen in unzähligen kontrollierten klinischen Studien unter Beweis gestellt (für eine Übersicht siehe bspw. die aktuelle Metaanalyse von Sikaroudi et al.,2024). Trotz ihrer nicht zu vernachlässigenden Schwächen und Risiken kann festgehalten werden, dass die Effektivität der Low-FODMAP-Diät in Kombination mit ihrer enormen Popularität wohl so vielen Reizdarm-Geplagten nennenswerte Verbesserungen bescherte wie kein Medikament und keine Therapie zuvor.
Doch neben der Low-FODMAP-Diät gibt es beim Reizdarm natürlich noch andere vielversprechende Ernährungskonzepte. Eines davon, nämlich die Spezielle Kohlenhydrat Diät (SCD) nach Dr. Sidney Haas und Elaine Gottschall, ist bereits über 100 Jahre alt und prägte die Entstehung des FODMAP-Prinzips maßgeblich. Leider definierte die Patientengemeinde die SCD über die Jahre kurzerhand in eine exklusive Ernährungstherapie bei chronisch-entzündlichen Darmerkrankungen um, obwohl das Reizdarmsyndrom von den Entwicklern explizit als Indikation genannt wurde. Und so beschäftigte sich auch ein Großteil der klinischen Forschung überwiegend mit dem Behandlungspotenzial bei Morbus Crohn und Colitis ulcerosa (z.B. Lewis et al.,2021; Suskind et al.,2020 usw.). Was den Reizdarm anbelangt, mussten sich Interessierte mit Erfahrungsberichten in Online-Foren und einigen wenigen wissenschaftlich dokumentierten Fallbeispielen begnügen. Letztere waren allerdings umso faszinierender und zeigten mitunter eine vollständige Remission oder eben Heilung der Reizdarmsymptome (vgl. etwa O´Dwyer & Darville,2015).
Nun nahm die Theorie hinter der Speziellen Kohlenhydrat Diät, komplexe Zucker und vor allem Stärke in der Ernährung der Patienten zu reduzieren, durch neue wissenschaftliche Untersuchungen wieder ordentlich Fahrt auf.
Inhalt: Das kannst du in diesem Artikel lernen.
Zuckerfreie und stärkearme Ernährung könnte deinen Reizdarm heilen!
Stärke ist ein Polysaccharid und zählt somit zu den Kohlenhydraten. Da viele Pflanzen Stärke gezielt nutzen, um überschüssige Energie zu speichern, findet sie sich insbesondere in Getreidearten und Knollengemüsen wie (Süß-)Kartoffeln etc. Die stärkereduzierte Ernährung schließt diese Lebensmittelkategorien dementsprechend kategorisch aus und fokussiert sich stattdessen auf stärkearmes Gemüse und Obst, Kräuter, gesunde Fette (z.B. Nüsse und Olivenöl), Fisch, Fleisch sowie bei Verträglichkeit Eier und Milchprodukte. Hierdurch überschneidet sie sich maßgeblich mit Ernährungskonzepten wie der Speziellen Kohlenhydrat Diät (SCD), verschiedenen Protokollen der Paleo-Diät bzw. Steinzeiternährung usw.
Die Hypothese hinter der stärkereduzierten Ernährungstherapie beruhte in erster Linie auf der Beobachtung, dass das stärkespaltende Enzym Sucrase-Isomaltase (SI) unter Reizdarmbetroffenen deutlich weniger aktiv zu sein scheint. So konnten zuvor bspw. US-amerikanische Untersuchungen zeigen, dass mehr als ein Drittel der Reizdarmbetroffenen unter einer Defizienz des stärkespaltenden Enzyms leidet, während dies nur für etwa jeden 25. in der Gesamtbevölkerung zutrifft (Kim et al.,2020).
Der Reizdarm weist hierdurch eine deutliche Parallele zum kongenitalen Saccharase-Isomaltase-Mangel (CSID) auf, einer genetischen Variante des Enzymmangels, die meist schon im Kindesalter diagnostiziert werden kann. Da eine stärkearme und zuckerfreie Ernährung die gastrointestinalen Beschwerden der CSID (Durchfälle, Blähungen, Bauchschmerzen, Übelkeit etc.) deutlich lindern kann, vermuteten die schwedischen Forscher, dass dies auch bei vielen (wenigstens einem Drittel) der RDS-Patienten der Fall sein könnte.
2019 veröffentlichte dann ein Team um Dr. Clara Nilholm eine erste bahnbrechende Interventionsstudie (Nilholm et al.,2019). Patienten mit moderaten bis starken RDS-Beschwerden wurden per Zufall einer stärkearmen und zuckerfreien Diät oder einem Kontrollarm zugeordnet. Obwohl diese Studie nur von kurzer Dauer war, hätten die Ergebnisse kaum vielversprechender ausfallen können: Nach nur vier Wochen mit der stärkearmen Diät a la SCD, Paleo und Co. konnte knapp ein Drittel der Probanden anhand der gängigen Diagnosekriterien nicht mehr als Reizdarmpatienten klassifiziert werden! Über die Hälfte der Teilnehmer wechselte aus der Kategorie "moderate oder starke Beschwerden" in die Kategorie "milde Beschwerden oder kein Reizdarm mehr". Neben den Verdauungsbeschwerden besserten sich aber auch noch viele extraintestinale Symptome signifikant, darunter Erschöpfung/Müdigkeit, Kopfschmerzen, Gelenk- und Gliederschmerzen.
Dieser Untersuchung folgten weitere Experimente und Reanalysen, welche alle ein konsistentes Bild zeichneten: Die stärkearme Kost hat ein gewaltiges Potenzial bei der Behandlung des Reizdarmsyndroms und seiner Komorbiditäten, ist sicher und wird von den Betroffenen sehr gut angenommen (Gayoso et al.,2023; Nilholm et al.,2021 etc.).
Herauszustellen ist weiterhin, dass die stärkearme Intervention, im krassen Gegensatz zur Low-FODMAP-Diät, keine negativen Auswirkungen auf probiotische Darmbakteriengattungen wie Bifidobakterien oder Laktobazillen zu haben scheint (Nilholm et al.,2022). Damit umschifft sie elegant eine der größten Achillesfersen der Low-FODMAP-Intervention ...
Heute wissen wir aufgrund der fleißigen Arbeit vieler Wissenschaftler außerdem, dass die enorme Wirksamkeit dieser Diäten nicht ausschließlich durch den SI-Mangel zu erklären ist (Ohlsson,2021). Zu den vermuteten Mechanismen zählen:
- ein genetischer (selten) oder erworbener (häufig) Mangel des stärke- und zuckerspaltenden Enzyms Sucrase-Isomaltase
- hormonelle Veränderungen durch die stärkearme Ernährung
- eine physiologische Fruktoseintoleranz durch hohen Zuckerkonsum in der westlichen Welt
- metabolische Veränderungen (v.a. Hyperglykämie, Hyperinsulinismus) und eine durch diese induzierte Überempfindlichkeit des enterischen Nervensystems
- die Beeinflussung von möglichen mikrobiellen Fehlbesiedlungen (Dünndarmfehlbesiedlung, Klebsiellen-Überwucherung usw.)
Alter Wein in neuen Schläuchen?
Für viele Neudiagnostizierte und auch "alte Hasen" sind das sicher aufregende Neuigkeiten, die ihnen Grund zur Hoffnung geben. Gut so!
Andererseits handelt es sich bei der stärkearmen Ernährung keinesfalls um ein Thema der Gegenwart und jüngeren Vergangenheit. Über die lange Geschichte der Speziellen Kohlenhydrat Diät (SCD) hatte ich ja bereits im einführenden Abschnitt kurz berichtet. Doch auch der Zusammenhang zwischen stärkearmer Ernährung und Reizdarmsyndrom wurde schon viel früher herausgearbeitet, als es die brandaktuellen Daten vermuten lassen würden.
Zu den ersten Büchern, die ich mir zum Thema Therapie des Reizdarmsyndroms besorgte, gehörte neben Dr. Pimentels "A New IBS Solution" und Dr. Toners "Cognitive Behavioral Treatment of IBS" auch "The IBS Starch Free Diet" (nur in englischer Sprache!) von Carol Sinclair, welches erstmals 1995 erschien. Letzteres basiert u.a. auf den Erkenntnissen von Dr. Ebringer und Kollegen rund um die Querverbindungen zwischen dem Verzehr von Stärke, Klebsiellenüberwucherungen, Morbus Crohn und verschiedenen arthritischen Erkrankungen (erweiterte Hypothese siehe Rashid et al.,2013). Wie nah Sinclair mit ihren eigenen Erfahrungen und ihren in dem Buch propagierten Rezepten an den tatsächlichen Hintergründen der Erkrankung RDS war, zeigen die oben beschriebenen Forschungsergebnisse eindrücklich. Leider erging es ihr damals wie so vielen klugen Köpfen, die ihrer Zeit zu weit voraus waren: das Buch wurde von den Patienten zumeist ignoriert und von den Ärzten als "unwissenschaftlich" abgewertet. Schade, denn es hätte sehr vielen leidenden Menschen eine enorme Hilfe sein können!
Solltest du die Wirkung einer stärkefreien Ernährung auf deinen Reizdarm einmal ausprobieren wollen, dann kann ich dir besten Gewissens gleich mehrere wundervolle Kochbücher ans Herz legen!
Einige stärkearme und zuckerfreie Praxisbücher
Wir verfügen heute also gleich über zwei evidenz-basierte Ernährungsformen zur Linderung der Beschwerden des Reizdarmsyndroms. Aber welche Diät lindert deine Bauchschmerzen, Blähungen, Durchfälle oder Verstopfung stärker - die Low-FODMAP-Ernährung oder die stärkearme Kost im Sinne der SCD Diät? Eine neue Non-Inferiority-Studie ließ beide Ernährungstherapien aufeinanderprallen.
Low-FODMAP-Diät vs. SCD-Diät bzw. Paleo-Ernährung: ein klinischer Direktvergleich
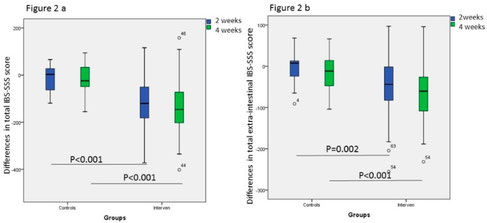
Nach nur vier Wochen mit den beiden Ernährungsstrategien lag deren Responderquote (Anteil jener Patienten, die mindestens eine Verbesserung um 50 Punkte auf der Skala IBS-SSS erzielten) bei zirka 79%, sprich vier von fünf Patienten profitierten klinisch sowohl von der FODMAP-Reduktion als auch der stärkearmen Kost. Auch bei dem strengeren Kriterium (-100 Pkt.) blieben die Responderraten auf einem hohen Niveau (um die 65%).
Interessanterweise benötigte die Low-FODMAP-Diät zwei Wochen länger, um mit den Effekten der stärkearmen Ernährung gleichziehen zu können, während letztere die Beschwerden des Reizdarms schon nach den ersten beiden Wochen deutlich lindern konnte.

Da es sich vom Design her um eine Non-Inferiority-Studie handelte, lag der eigentliche Zweck der Untersuchung darin, zu demonstrieren, dass die stärkearme Kost dem bisherigen Standard (nämlich der Low-FODMAP-Diät) nicht unterlegen ist. Und dies kann zumindest bezüglich der Responderquoten auch festgehalten werden. Beide Diäten schlugen sich vergleichbar gut bis sehr gut!
Doch neben diesem eigentlichen Ergebnis förderte die Intervention noch weitere Erkenntnisse zutage, die ich dir natürlich nicht vorenthalten möchte. Aus Gründen der Übersichtlichkeit präsentiere ich dir diese weiteren Ergebnisse in Form einer vergleichenden Tabelle.
| Variable | Stärkereduzierte Diät (z.B. SCD) | Low-FODMAP-Ernährung |
|
IBS-SSS vor Beginn |
301 | 300 |
|
IBS-SSS nach 4 Wochen |
119 | 116 |
|
mittlere Reduktion |
-146 | -153 |
|
Patienten ohne Symptome vor Beginn |
0% | 0% |
|
Patienten ohne Symptome nach 4 Wochen |
24,7% | 24,4% |
Was die gastrointestinalen Beschwerden betrifft, sind beide Ernährungskonzepte also durchaus vergleichbar und können als besonders effizient bei der Linderung von Bauchschmerzen, Blähungen, Durchfällen und Verstopfung eingeschätzt werden. Nicht nur verminderten SSRD und Low-FODMAP-Diät die Beschwerdescores moderat bis stark, sondern sie schafften es sogar immerhin ein Viertel der Probanden mit Reizdarmsyndrom in Remission zu bringen! Sie verbesserten hierbei alle Darmbeschwerden und Subtypen und verschoben viele Teilnehmer aus der Kategorie "Reizdarmsyndrom" zur Diagnose "unspezifische funktionelle Magen-Darm-Beschwerden" (z.B. weil diese das notwendige Schmerzkriterium für die RDS-Diagnose nach der Ernährungstherapie nicht mehr erfüllten).
Fatigue, Fibromyalgie, Kopfschmerzen - auch die extraintestinalen Symptome des Reizdarms besserten sich signifikant
In der schwedischen Studie wurden deshalb folgende Symptome durch die extraintestinale Skala des IBS-SSS abgefragt:
- Probleme, eine vollständige Mahlzeit zu beenden
- Kopfschmerzen
- Rückenschmerzen
- Fatigue bzw. Erschöpfung
- Reflux bzw. Sodbrennen
- Drang zu Urinieren
- Muskel- und Gelenkschmerzen
Nach einer vier Wochen andauernden Ernährungstherapie, egal ob stärkearm oder FODMAP-reduziert, verbesserten sich alle aufgeführten Beschwerden signifikant (und einige, darunter die RDS-assoziierte Erschöpfung, besonders stark). Auch hier zeigten sich hinsichtlich der Effektivität keinerlei Unterschiede zwischen den beiden Ernährungsprotokollen.
Wie zufrieden waren die Teilnehmer mit den vorgeschlagenen Diäten?
Knapp die Hälfte der Probanden, welche in den vier Wochen ihren Zucker- und Stärkekonsum reduziert hatten, behielten diese Strategie auch nach der Studie freiwillig bei. Aus dem Low-FODMAP-Arm der Untersuchung galt dies jedoch nur für knapp ein Drittel der Probanden.
Diese Bevorzugung der Paleo-/SCD-Diäten spiegelte sich auch noch in einem weiteren Ergebnis: 34 Patienten hatten in den Monaten nach der eigentlichen Intervention nämlich auch noch die jeweils andere Ernährungstherapie ausprobiert. Von diesen präferierten 65% die zucker- und stärkearme Kost. Als Gründe gaben sie vor allem die zu hohe Komplexität der Low-FODMAP-Ernährung und eine bessere Effektivität der SSRD an. Letzteres entspricht aber nicht den Erkenntnissen aus der Datenanalyse.
Zur Wahrheit gehört allerdings auch, dass die Patienten auch die stärkearme und zuckerfreie Kost mitunter stark modifiziert hatten Als Daumenregel eliminierten sie den Haushaltszucker weitestgehend, während sie vor allem den Konsum von Nudeln, Reis, Kartoffeln und Brot reduzierten. Die aufgelisteten Beeren, Früchte und Gemüsesorten ignorierten sie hingegen.
FODMAP oder SCD/Paleo gegen Darmbeschwerden? Meine eigene Perspektive.
Leider bleiben dennoch viele Fragen ungeklärt, vor allem was den Wirkmechanismus der Diäten betrifft. So reduzierte bspw. auch die stärkearme Gruppe ihren Konsum kritischer FODMAPs (vor allem Fruktan) durch das Vermeiden von Brot, Nudeln etc. signifikant. Aber gerade Fruktan gilt unter den FODMAPs als Haupttrigger von Reizdarmsymptomen und eine simple fruktanarme Diät lindert nun einmal die Beschwerden des Reizdarmsyndroms (Rej et al.,2019).
Doch welche der beiden Ernährungsformen bevorzuge ich eigentlich selbst? Meine langjährigen Leser wissen, dass ich sowohl der SCD zugeneigt bin, der ich selbst den Beginn meiner Genesung von Colitis und MCAS verdanke, aber inzwischen auch ein Verfechter der (mediterranen) Low-FODMAP-Ernährung geworden bin, deren Grundlagen ich ausführlich in meinem Buch beschreibe. Und tatsächlich glaube ich, dass diese Variante der Low-FODMAP-Diät die bessere Option für einen Großteil der RDS-Patienten ist, da sie nicht nur die Reizdarmbeschwerden reduzieren kann, sondern auch nachweislich sicher ist und präventiv und therapeutisch gegenüber zahlreichen weiteren Erkrankungen wirkt.
Auch weist sie deutlich größere Schnittmengen mit der typischen westlichen Ernährung auf und erlaubt den Konsum von Brot, Nudeln und Backwaren auf der Basis glutenfreier Pseudogetreide und Hafer, was eine hohe Akzeptanz der Anwender garantiert. Und aus meinen Erfahrungen mit inzwischen sehr vielen Betroffenen, welche eine SCD-Diät oder Paleo-Ernährung umsetzen oder dies zumindest einmal versucht haben, kann ich berichten, dass diese Diäten zwar enorm effektiv bei der Behandlung von RDS-Beschwerden sind, von den allermeisten Patienten aber nicht dauerhaft durchgehalten werden.
Low-FODMAP ist nicht kompliziert und schon gar nicht für die Ewigkeit!
Hierfür musst du den korrekten Mechanismus hinter der Low-FODMAP-Ernährung verstehen. Diese ist in erster Linie eine kurzfristige Intervention zur Korrektur einer spezifischen mikrobiellen Fehlbesiedlung, welche nur acht bis zwölf Wochen in Anspruch nehmen sollte (Vervier et al.,2022). Nach diesen zwei oder drei Monaten ist meist eine Rückkehr zu einer normalen FODMAP-Zufuhr möglich.

Für diesen kurzen Zeitraum möglichst FODMAP-armer Ernährung benötigst du weder eine kommerzielle App, große Tabellenbände oder dicke Kochbücher. Die Wahrheit ist, dass diese Ernährungstherapie maßlos verkompliziert wurde, um möglichst viel Geld aus den Patienten (besser: "Kunden") herauszupressen! Es spielt für dich einfach keine Rolle, wie viele Gramm Avocado du essen darfst, oder ob eine bestimmte Menge einer glutenfreie Backware irgendwie tolerabel ist.
Die schlichte Wahrheit lautet: Halte dich für acht Wochen strikt an die besonders gut verträglichen Lebensmittel, die nahezu FODMAP-frei sind (Reis, Fleisch, Eier, Olivenöl, einige besonders verträgliche Gemüsesorten etc.) und schau einmal, was passiert! So simpel und einfach waren übrigens auch die ersten (und besseren!) Ernährungsratgeber zur Low-FODMAP-Diät aufgebaut - z.B. "IBS-free at Last" (2. Edition 2012) von Patsy Catsos.
In dieser acht- bis zwölfwöchigen Eliminationsphase sollten sich deine Bauchbeschwerden deutlich beruhigt haben (siehe Abb3 - Grafik C: Verbesserung um nahezu 200 Pkt.). Danach ist eine Rückkehr zu einer normalen (im besten Falle und zur Verhütung von Rückfällen mediterranen) Ernährung möglich und zwar ohne, dass sich die Beschwerden wieder mehren (siehe Abb. 3 - Grafik A: rechter Balken drei Monate nach Beendigung der Low-FODMAP-Phase)!
Die Low-FODMAP-Diät ist also eine zeitlich begrenzte Intervention zur Korrektur einer spezifischen Dysbiose und sollte dich nicht dein ganzes restliches Leben beschäftigen oder gar verfolgen. Eine vollwertige und ausgewogene Ernährung, z.B. auf Grundlage der Richtlinien zur mediterranen Ernährung, ist langfristig gesund und sicher und von den allermeisten Menschen gut durchzuhalten, da sie recht liberal ist und nur wenige Einschränkungen aufweist.
Kann auch eine Paleo-/SCD-Variante gesund ausgestaltet werden? Auf jeden Fall! Sowohl die mediterrane Ernährung als auch SCD-Diät und Steinzeiternährung betonen naturbelassene Produkte, vermeiden Zucker und Zusatzstoffe und liefern deinem Mikrobiom die notwendige präbiotische Grundlage. Meine Bevorzugung von befristeter Low-FODMAP-Diät und mediterraner Ernährung hat, wie bereits beschrieben, am ehesten praktische Gründe: Viele meiner Klienten und Leser verwerfen bspw. die SCD trotz guter Wirksamkeit nach einigen Monaten, da sie liebgewonnene Mahlzeiten oder Getränke vermissen. Essen ist eben mehr als nur die Zufuhr von Kalorien und Mikronährstoffen.
Und dennoch haben die stärkearmen Diäten einen festen Platz in meinem Werkzeugkasten gefunden ...
Wenn die Low-FODMAP-Diät nicht funktioniert, glänzen SCD und Paleo oft umso mehr!
Meine diesbezüglichen praktischen Erfahrungen wurden inzwischen durch Reanalysen von Studien untermauert, welche aufzeigen, dass hinter dem Nicht-Funktionieren der Low-FODMAP-Diät fast immer ein Mangel des stärkespaltenden Enzyms Sucrase-Isomaltase steckt (z.B. Husein & Naim,2019; Zheng et al.,2020).

In den entsprechenden Untersuchungen sank die Wirksamkeit der Low-FODMAP-Diät auf bis zu 16%, wenn die RDS-Patienten Träger eines genetischen SI-Hypomorphismus´ waren. Und genau für diese Betroffenen, geschätzt ein Fünftel bis ein Drittel der Patientenpopulation sind die stärkereduzierten Ernährungsmuster wie SCD, GAPS oder eben Paleo pures Gold wert und ermöglichen diesen die weiter oben beschriebenen Genesungserfolge!
Ein kleines Fazit: Wie solltest du am besten vorgehen?
Meine allgemeine Empfehlung an RDS-Patienten bezüglich der Ernährungstherapie würde demnach wie folgt aussehen:
- Eine strenge FODMAP-Eliminationsphase über acht bis zwölf Wochen. Hierbei sollte der Schwerpunkt auf naturbelassene und besonders gut verträgliche (FODMAP-arme) Lebensmittel gelegt werden. Auch hier kann bereits eine Orientierung am mediterranen Ernährungsmuster erfolgen. Dieser Schritt ist unerlässlich zur Korrektur einer eventuell bestehenden FODMAP-Dysbiose und sollte deshalb am Anfang einer Ernährungstherapie stehen. SCD, Paleo und Co. ändern an dieser spezifischen Dysbiose nur wenig oder nichts.
- Führt die FODMAP-Elimination zu starken Erfolgen (mindestens Halbierung des IBS-SSS), sollte probeweise die FODMAP-Zufuhr erhöht und zu einer gesunden Vollwertkost zurückgekehrt werden. Meine Präferenz für letztere ist die mediterrane Ernährung, da diese über eine solide Datenlage verfügt und präventiv gegenüber der Reizdarmerkrankung wirkt.
- Lindert diese Eliminationsphase die Beschwerden nicht, oder nicht in ausreichendem Maße, dann sollten stärkereduzierte Diäten über einen Zeitraum von 12 bis 24 Wochen auf ihre Wirksamkeit getestet werden.
- Bestehen die Beschwerden dennoch weiter, sollten spezifischere Ernährungskonzepte erwogen werden. Infrage kommen bspw. eine tryptophanarme Ernährung bei einem Reizdarm vom Durchfalltyp oder fettreduzierte Diäten beim Gallensäureverlustsyndrom etc.
Ich hoffe, dass dir dieser Artikel neue Erkenntnisse gebracht hat und drücke dir beide Daumen bei der Realisierung deines Genesungsprojektes.
Dein Thomas
Dir hat dieser Artikel gefallen oder gar bei deiner Therapie geholfen?
Dann würde ich mich riesig darüber freuen, wenn du meine Inhalte mit anderen Betroffenen, deren Angehörigen oder deinen Therapeuten teilen könntest. Vielen Dank dafür!
Du möchtest mein für Betroffene kostenfreies Projekt darüber hinaus unterstützen?
Abbildungsverzeichnis
Abb1
Nilholm C, Roth B, Ohlsson B. A Dietary Intervention with Reduction of Starch and Sucrose Leads to Reduced Gastrointestinal and Extra-Intestinal Symptoms in IBS Patients. Nutrients. 2019 Jul 20;11(7):1662. doi: 10.3390/nu11071662. PMID: 31330810; PMCID: PMC6682926.
Abb2
Roth B, Nseir M, Jeppsson H, D'Amato M, Sundquist K, Ohlsson B. A Starch- and Sucrose-Reduced Diet Has Similar Efficiency as Low FODMAP in IBS-A Randomized Non-Inferiority Study. Nutrients. 2024 Sep 9;16(17):3039. doi: 10.3390/nu16173039. PMID: 39275354; PMCID: PMC11397485.
Abb3
Vervier K, Moss S, Kumar N, Adoum A, Barne M, Browne H, Kaser A, Kiely CJ, Neville BA, Powell N, Raine T, Stares MD, Zhu A, De La Revilla Negro J, Lawley TD, Parkes M. Two microbiota subtypes identified in irritable bowel syndrome with distinct responses to the low FODMAP diet. Gut. 2022 Sep;71(9):1821-1830. doi: 10.1136/gutjnl-2021-325177. Epub 2021 Nov 22. PMID: 34810234; PMCID: PMC9380505.
Abb4
Zheng T, Eswaran S, Photenhauer AL, Merchant JL, Chey WD, D'Amato M. Reduced efficacy of low FODMAPs diet in patients with IBS-D carrying sucrase-isomaltase (SI) hypomorphic variants. Gut. 2020 Feb;69(2):397-398. doi: 10.1136/gutjnl-2018-318036. Epub 2019 Jan 18. PMID: 30658996; PMCID: PMC6984052.
Bereitgestellt unter der Creative Commons License.
Es wurden keinerlei Änderungen durch den Autor vorgenommen.
Bei den Links zu Amazon in diesem Artikel handelt es sich um Affiliate-Links.




